Вальгусная деформация
Вы когда-нибудь замечали, что у кого-то колени направлены друг к другу, когда он стоит прямо, создавая пространство между лодыжками? Дело не только в позе или привычке. Это специфическое выравнивание называется вальгусной деформацией, широко известной как «удар коленом». Но что вызывает это состояние, особенно у взрослых, и почему мы должны беспокоиться об этом? Давайте углубимся.

Что такое вальгусная деформация?
Вальгусная деформация, часто называемая «удар коленом», «это состояние, при котором колени наклоняются и касаются друг друга, когда ноги выпрямлены. Людям с тяжелой вальгусной деформацией может быть сложно свести лодыжки вместе, не сгибая колен. Это выравнивание вполне естественно и стандартно для детей, но когда оно сохраняется или появляется у взрослых, это может быть причиной для беспокойства. 1. Разница между варусной и вальгусной деформацией: Крайне важно отличать вальгусную деформацию от ее противоположности, варусной деформации, в просторечии называемой «кривоногость».»В последнем случае колени остаются разведенными, когда человек выпрямляет ноги, что делает их похожими на лук. Интересно, что, хотя некоторые могут подумать, что это просто косметическая проблема, вальгусная деформация может привести к множеству осложнений. От боли в суставах до проблем с подвижностью последствия могут быть более серьезными, чем кажется на первый взгляд.
Причины вальгусной деформации
Итак, что вызывает этот внутренний наклон коленей у взрослых? Несколько факторов могут способствовать вальгусной деформации:
- Генетика: Точно так же, как цвет наших глаз или форма носа, структура нашей кости также может быть унаследована. Если у кого-то в семье была вальгусная деформация, есть вероятность, что она может передаваться по наследству.
- артрит: Особенно ревматоидный артрит и остеоартрит. Эти состояния вызывают разрушение коленного сустава, что со временем приводит к изменению положения.
- Прошлые травмы: Травма колена, такая как повреждение связок или переломы, может изменить положение сустава, что приведет к вальгусной деформации.
- Другие состояния: Некоторые состояния, такие как ожирение, могут оказывать чрезмерную нагрузку на колени, приводя к изменению положения. Кроме того, определенную роль могут играть определенные врожденные заболевания и нарушения обмена веществ в костях. Вы когда-нибудь задумывались о том, как наши повседневные привычки, прошлые травмы или даже генетика могут повлиять на то, как выровнены наши колени? Это увлекательно, не так ли? Хотя не все люди с вальгусной деформацией нуждаются в лечении, понимание первопричин может помочь устранить потенциальные осложнения на ранней стадии. А для тех, кто действительно стремится к коррекции, современная медицина предлагает ряд эффективных решений. Но сначала, как вы узнаете, есть ли у вас это? Давайте углубимся в симптомы и диагноз дальше.
Симптомы и диагноз
Выявление вальгусной деформации на ранних стадиях имеет решающее значение для ведения и лечения. Дело не всегда в визуальном аспекте; иногда симптомы могут проявляться способами, которые напрямую не связаны с положением колена. Итак, как вы распознаете, есть ли у вас или у кого-то из ваших знакомых признаки вальгусной деформации? Распознавание симптомов Вальгусная деформация проявляется не только в соприкосновении коленей. Вот некоторые симптомы, которые могут возникнуть у отдельных людей:
- боль и дискомфорт: Особенно вокруг внутренней части колена. Эта боль часто становится выраженной после физических нагрузок, таких как ходьба, бег или стояние в течение длительных периодов.
- Отек: На внутренней стороне колена могут появиться признаки отека или воспаления.
- скованность: В коленном суставе может ощущаться ригидность, особенно после пробуждения утром или после длительного сидения.
- Ограниченный диапазон движений: Проблемы с полным выпрямлением или сгибанием колена.
- Слышимые щелчки или шумы: Некоторые люди могут слышать или ощущать скрежещущий звук при движении коленом.
- Трудности при ходьбе: Может быть заметна измененная походка или характер ходьбы, например, переваливающаяся походка. Как это диагностируется? Диагностика вальгусной деформации выходит за рамки простой визуальной оценки. Комплексная оценка обычно включает:
- Физикальный осмотр: Врачи обычно начинают с физического осмотра, где они оценивают положение тела и ищут признаки припухлости, болезненности или покраснения.
- Рентген: Это основной диагностический инструмент. Рентген дает четкое изображение положения колена, помогая врачам оценить степень деформации.
- МРТ: В некоторых случаях, особенно при подозрении на повреждение мягких тканей, может быть рекомендована МРТ. Теперь давайте взглянем на простую таблицу, в которой представлены диагностические инструменты и их основные назначения: Инструменты диагностики вальгусной деформации | Инструмент диагностики | Основное назначение | |——————|——————| | Физикальный осмотр | Первоначальная оценка выравнивания, припухлости или покраснения. | | Рентген | Оценка степени деформации и структуры кости. | | МРТ | Оценка повреждения мягких тканей и получение всестороннего обзора колена. | Вооруженные этими инструментами врачи могут эффективно определить тяжесть деформации и рекомендовать соответствующие варианты лечения. Помните, чем раньше будет поставлен диагноз, тем выше шансы на эффективное лечение заболевания и предотвращение дальнейших осложнений. Но что это за варианты лечения? Следите за обновлениями, поскольку мы рассмотрим их в следующей главе!
Варианты лечения для коррекции
После постановки диагноза вальгусной деформации путь к исправлению и улучшению состояния коленного сустава часто имеет два направления: нехирургические вмешательства и хирургические варианты. Выбор между двумя способами обычно зависит от тяжести состояния, возраста человека, состояния здоровья и его конкретных потребностей или предпочтений. Давайте подробно рассмотрим оба способа. Нехирургические вмешательства Нехирургические методы лечения обычно являются первой линией подхода, особенно в случаях легкой и умеренной степени тяжести или для тех, кто может не подходить для операции.
- Физиотерапия: Регулярные сеансы физиотерапии могут способствовать укреплению мышц вокруг колена. Целенаправленные упражнения помогают улучшить стабильность, гибкость и общую функцию сустава. Это сродни тренировке вашего колена двигаться и функционировать более эффективно, облегчая боль и дискомфорт в процессе.
- Фиксация и ортопедические средства: Для некоторых ношение наколенника или специальных ортопедических средств может быть полезным. Эти устройства могут обеспечить необходимую поддержку колена, обеспечивая правильное выравнивание во время ходьбы или занятий спортом. Представьте, что это дает вашему колену направляющую руку, напоминая ему сохранять правильное положение. Хирургические вмешательства Когда нехирургических методов недостаточно или деформация серьезная, может быть рассмотрено хирургическое вмешательство. Помните, операции часто рассматриваются как последнее средство и рекомендуются после тщательной оценки.
- Остеотомия: Эта процедура включает в себя изменение формы костей для исправления их расположения. Хирург удаляет или добавляет костный клин ниже или выше коленного сустава. Это похоже на тонкую настройку структуры колена для достижения оптимального выравнивания.
- Тотальная замена коленного сустава: В случаях, когда коленный сустав значительно поврежден, тотальная замена коленного сустава может быть лучшим вариантом. Как следует из названия, эта процедура включает замену поврежденного коленного сустава искусственным. Воспринимайте это как замену изношенного компонента на совершенно новый, высокоэффективный. Восстановление и уход после лечения После прохождения любого лечения, будь то безоперационное или хирургическое, жизненно важен специальный режим восстановления и ухода после лечения. Реабилитация и физиотерапия Путешествие не заканчивается сразу после лечения. Реабилитация играет ключевую роль в обеспечении оптимального функционирования колена после вмешательства.
- Регулярные сеансы: Участие в регулярных сеансах физиотерапии после лечения не подлежит обсуждению. Эти сеансы направлены на восстановление силы, повышение гибкости и обеспечение того, чтобы колено восстановило свой полный диапазон движений. Это как поход в спортзал, но специально подобранный для вашего колена.
- Упражнения в домашних условиях: Помимо сеансов терапии, пациентам часто предоставляется набор упражнений для выполнения дома. Эти упражнения имеют решающее значение для ускорения выздоровления и обеспечения долгосрочного здоровья суставов. Считайте это своей ежедневной дозой оздоровления колена. Уход на дому и изменение образа жизни Выздоровление также зависит от того, как человек заботится о себе дома и какие изменения в образе жизни он принимает.
- Отдых и приподнятость: Особенно после хирургических процедур важно как можно больше отдыхать. Приподнимание ноги может помочь уменьшить отек и ускорить процесс заживления. Считайте, что это дает вашему колену время и положение, необходимые для восстановления.
- Здоровое питание и контроль веса: Поддержание сбалансированного питания и контроль за своим весом могут существенно повлиять на здоровье колена. Меньший вес означает меньшую нагрузку на колено, что приводит к уменьшению боли и улучшению функции сустава. Проще говоря, здоровое тело приравнивается к здоровому колену. Путь к восстановлению и оптимальному состоянию коленного сустава может показаться долгим, но при постоянном уходе, правильных вмешательствах и капле терпения, несомненно, можно достичь цели. В конце концов, каждый шаг, сделанный в направлении улучшения здоровья, — это шаг, который стоит отметить, не так ли?
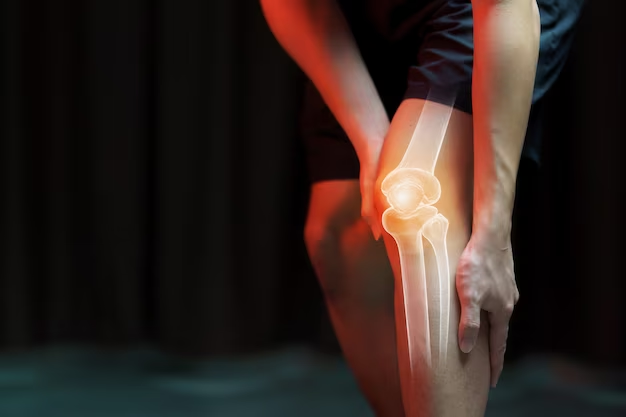
Заключение
Вальгусная деформация у взрослых — это не просто структурная проблема; это состояние, которое может серьезно повлиять на качество жизни. От повседневной деятельности до более напряженных задач здоровье и выравнивание наших коленей играют ключевую роль. К счастью, благодаря современным достижениям медицины мы не остаемся без решений. Как нехирургические, так и хирургические вмешательства дают проблеск надежды тем, кто сталкивается с проблемами этого уродства. Чтобы описать путь от понимания к лечению, давайте вернемся к нашему пути в краткой таблице: Путь к пониманию и решению проблемы вальгусной деформации
| Шаг | Описание |
|---|---|
| Распознавание | Определение физических проявлений заболевания, таких как наклон колен внутрь. |
| Диагноз | Использование таких инструментов, как рентген и МРТ, для определения тяжести и причин. |
| Нехирургические вмешательства | Использование физиотерапии, фиксации и ортопедии для управления и, возможно, коррекции состояния. |
| Хирургические вмешательства | Прибегать к таким процедурам, как остеотомия или тотальная замена коленного сустава в тяжелых случаях или когда другие методы лечения не помогают. |
| Восстановление и реабилитация | Участие в уходе после лечения, включая специальные сеансы физиотерапии и домашние упражнения. |
| Адаптация к образу жизни | Внедрение здоровых привычек, контроль веса и другие изменения для поддержания здоровья колена и обеспечения долгосрочного благополучия. |
Профилактика и долгосрочное ведение
Вальгусная деформация, как и многие другие заболевания, лучше всего поддается лечению, когда ее предотвращают или замедляют ее прогрессирование. Хотя не все случаи вальгусной деформации можно предотвратить из-за генетической предрасположенности, можно предпринять несколько шагов, чтобы потенциально снизить риск или смягчить его последствия. Осознанность — краеугольный камень профилактики. Знание собственного тела, понимание признаков и раннее выявление симптомов может привести к лучшим результатам. Регулярные медицинские осмотры, особенно при наличии семейного анамнеза, могут сыграть ключевую роль в раннем выявлении и лечении. Физическая активность, особенно упражнения, направленные на силу и гибкость колен, бесценны. Такие занятия, как плавание, йога и езда на велосипеде, могут гарантировать, что колени останутся сильными и эластичными. Кроме того, выполнение таких упражнений не только укрепляет колено, но и способствует общему состоянию здоровья, повышая выносливость сердечно-сосудистой системы и мышечную силу. Кроме того, важно поддерживать оптимальный вес. Избыточный вес может оказывать чрезмерную нагрузку на коленные суставы, усугубляя симптомы вальгусной деформации. Речь идет не просто о соблюдении диеты или быстрой потере килограммов, а о принятии устойчивого, здорового образа жизни, который включает сбалансированное питание и регулярную физическую активность. Наконец, ношение соответствующей обуви может иметь значение. Обувь, поддерживающая свод стопы и выравнивающая ступни, может косвенно способствовать поддержанию правильного положения колен. Хотя обувь может показаться тривиальным аспектом, она служит основополагающей основой, на которой стоит и движется все наше тело.

Часто задаваемые вопросы о вальгусной деформации
- В чем основное различие между вальгусной и варусной деформациями?
- В то время как вальгусная деформация (удар коленом) характеризуется наклоном коленей внутрь, варусная деформация (кривоногость) — это когда колени наклонены наружу, создавая зазор, когда ступни вместе.
- Болезненна ли вальгусная деформация?
- Хотя не все люди с вальгусной деформацией испытывают боль, многие сообщают о дискомфорте, особенно после длительной физической нагрузки. Боль обычно возникает из-за смещения и нагрузки, которую оно оказывает на коленный сустав.
- Могут ли упражнения вылечить вальгусную деформацию?
- Упражнения, особенно те, которые направлены на силу и гибкость коленного сустава, могут помочь справиться с симптомами и, возможно, предотвратить дальнейшее прогрессирование. Однако в тяжелых случаях могут потребоваться более комплексные вмешательства.
- Есть ли вероятность того, что у детей со сбитыми коленями будет вальгусная деформация во взрослом возрасте?
- У многих детей появляются коленчатые суставы, что является естественной частью процесса их роста. Большинство перерастает это к 7-8 годам. Однако, если оно сохраняется во взрослом возрасте или становится ярко выраженным, необходимо проконсультироваться с медицинским работником.
- Как долго длится восстановительный период после хирургического вмешательства по поводу вальгусной деформации?
- Период восстановления зависит от типа операции и общего состояния здоровья пациента. Как правило, он может составлять от нескольких недель до нескольких месяцев. Регулярная физиотерапия и соблюдение послеоперационного ухода играют важную роль в выздоровлении.